
Les moyens d’atteindre cette cible sont mul-
tiples (précision de la correction frontale,
amélioration de la fixation…), et vont sou-
vent faire préférer au chirurgien orthopédis-
te le type d’ostéotomie à réaliser, en fonction
des avantages et des inconvénients de chacu-
ne d’entre elles.
Par ailleurs, pour la plupart des chirurgiens,
cette intervention vise aussi à retarder au
maximum l’échéance d’une arthroplastie
totale du genou [2]. Or, dans cette optique, il
est intéressant de bien appréhender les
modifications du genou après l’OTV, car
celles-ci peuvent rendre plus difficile la réali-
sation de l’arthroplastie, pouvant peut-être
expliquer des résultats moins bons que sur
un genou vierge [6, 9, 17].
GÉNÉRALITÉS SUR LES
OTV
Principes biomécaniques des OTV
Le principe des OTV est de réaligner le genou
afin de redistribuer les forces qui le traver-
sent vers le compartiment fémoro-tibial
externe sain [5, 8], en tenant compte du
moment varisant [21], ce qui nécessite une
hypercorrection, variable selon les auteurs,
de 2 à plus de 8° [5, 7, 11, 21]. En effet, une
hypocorrection conduit systématiquement à
un résultat clinique insuffisant et à une réci-
dive précoce de la déformation [5].
Ce principe respecté a démontré un véritable
report des contraintes mesurées dans le com-
partiment fémoro-tibial externe [23], permet-
tant de diminuer les douleurs internes [5].
La diminution des pressions sur le comparti-
ment fémoro-tibial interne, même avec une
valgisation suffisante, nécessite malgré tout
de diminuer la tension du ligament collatéral
médial [2].
De toute façon, la précision de la correction
peropératoire est difficile à évaluer, avec de
grandes variations d’axe possibles dans le plan
frontal en fonction de la rotation de la hanche,
du genou, et de la flexion du genou [18].
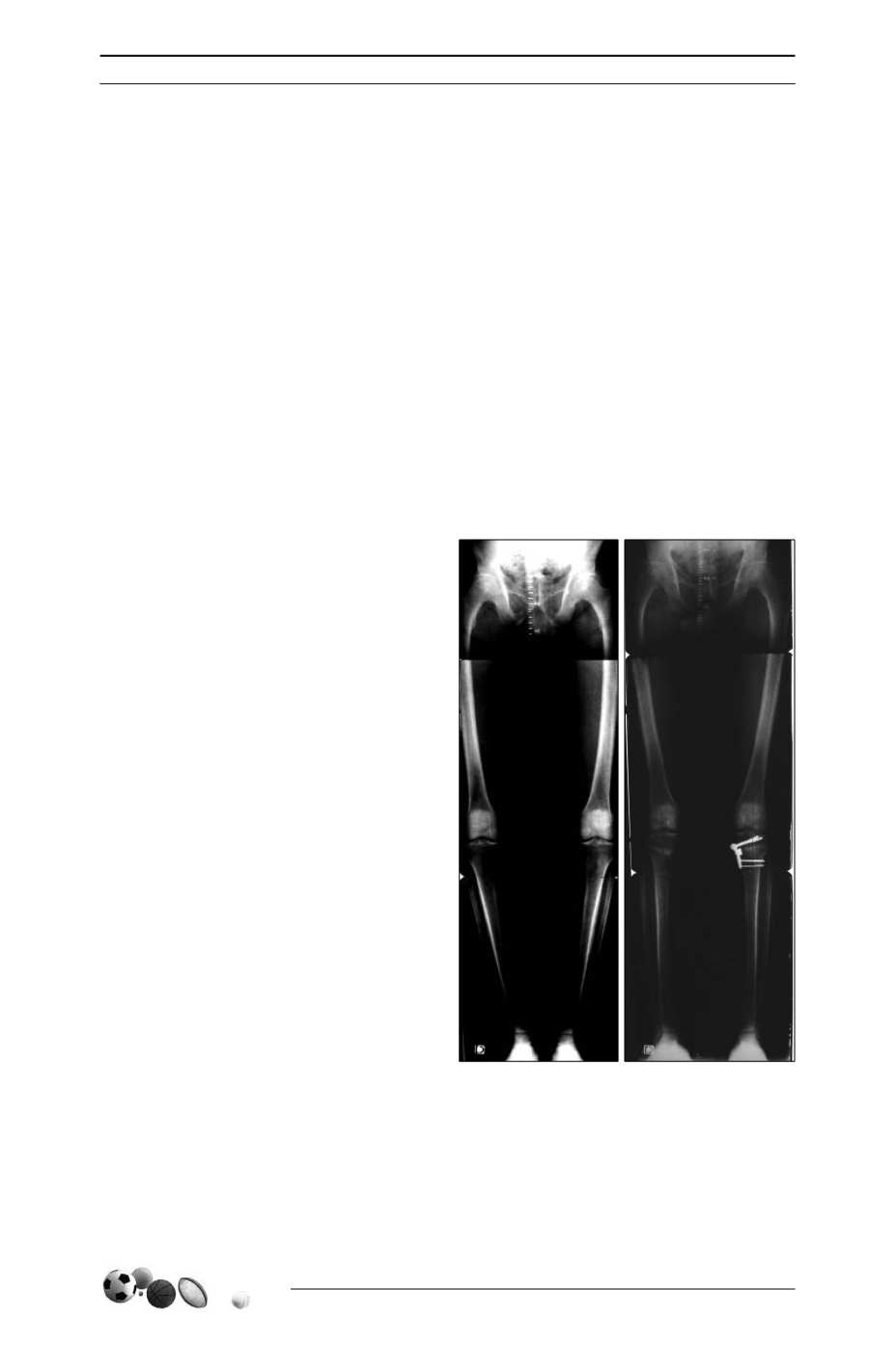
Planification préopératoire
Une planification préopératoire soigneuse
est indispensable [23], afin de prévoir la cor-
rection à apporter, nécessitant un bilan
radiographique complet avec notamment
une pangonométrie de face en charge [7, 16,
25] (fig. 1A et 1B).
13
es
JOURNÉES LYONNAISES DE CHIRURGIE DU GENOU
244
Fig. 1 :
A) Pangonométrie debout de face. Bilan
préopératoire
B) Pangonométrie de bout de face. Contrôle
radiographique du même patient à 2 ans
postopératoire du côté droit et 1 an du
côté gauche
(Fixation par plaque de Chambat)
A
B











